La fibrosis pulmonar idiopática (FPI) es una enfermedad crónica limitada a los pulmones, caracterizada por fibrosis progresiva a lo largo de los años. En 2018, un comité multidisciplinario de expertos en FPI revisó la evidencia acumulada desde 2011. De este trabajo surgieron definiciones de patrones imagenológicos e histopatológicos, “criterios diagnósticos fuertes o recomendaciones”; y “criterios condicionales o sugerencias” y sus implicancias. Asimismo, se hizo hincapié en la relevancia de considerar las características individuales del paciente, factores de riesgo, y condiciones comórbidas al evaluar individuos con sospecha de FPI (Tabla 1).
Tabla 1: Implicaciones de recomendaciones fuertes y condicionales.
|
|
Criterios diagnósticos fuertes “recomendación” |
Criterios condicionales “sugerencia” |
|
Pacientes |
La gran mayoría de individuos en esta situación querría recibir la acción recomendada; sólo una pequeña minoría no lo haría.
|
La mayoría de los individuos en esta situación querría recibir la acción sugerida; pero una minoría considerable no lo haría
|
|
Médicos |
La abrumadora mayoría de individuos debería abordarse según lo recomendado. La adherencia a esta pauta podría utilizarse como un criterio de calidad o un indicador de performance. No es necesario que las personas cuenten con una ayuda para tomar decisiones consistentes con sus valores y preferencias.
|
Diferentes opciones serán apropiadas para diferentes pacientes, y a cada uno habrá que ayudarlo a tomar una decisión consistente con sus valores y preferencias. Las ayudas para decidir pueden ser útiles. Los clínicos deben saber que probablemente deban invertir más tiempo con los pacientes hasta llegar a tomar una decisión.
|
|
Gobiernos |
La recomendación puede ser
adoptada como política en la mayoría de las situaciones, incluyendo su uso como un indicador de rendimiento.
|
La formulación de políticas requerirá debates y la participación de las
partes interesadas. Es más probable que las varíen entre regiones. Los indicadores de desempeño tendrían que centrarse en una adecuada deliberación sobre las opciones de manejo.
|
Características clínicas
En general se trata de hombres > 60 años de edad, con disnea de esfuerzo progresiva y / o tos seca en UN contexto de crepitantes inspiratorios bilaterales. La FPI puede debutar, también, como una “exacerbación aguda”: empeoramiento subagudo a agudo de la disnea y la hipoxemia con infiltrados en vidrio esmerilado. La forma familiar de FPI puede iniciarse entre los 40 y 50 años.
Constituyen factores de riesgo adicionales para FPI: tabaquismo, enfermedad por reflujo gastroesofágico; antecedentes familiares de FPI, variantes genéticas como el polimorfismo de un nucleótido único (rs35705950) en el MUC5B y mutaciones en genes relacionados con la telomerasa o el TOLLIP (proteína Tollinteracting) y otros).
Pruebas como la espirometría y los volúmenes pulmonares son útiles para conocer el grado de compromiso inicial de la función y el deterioro a medida que avanza la fibrosis. La DLCO corregida por hemoglobina está casi siempre reducida incluso inicialmente, y también durante la progresión.
Tomografía computada de alta resolución (TCAR)
La TCAR es el estudio de primera línea para el diagnóstico de FPI y define cuatro categorías de diagnóstico: 1) neumonía intersticial usual (UIP en inglés), 2) patrón UIP probable, 3) indeterminado para patrón UIP, y 4) diagnóstico alternativo.
El patrón UIP es el sello radiográfico de FPI y sus características incluyen: reticulación predominantemente basilar y subpleural; imágenes en panal de abejas y, con frecuencia, bronquiectasias y bronquioloectasias de tracción. La ausencia de imágenes en panal de abejas es considerada "UIP probable". El patrón "indeterminado para UIP" debería incluir evidencias sutiles de reticulación predominantemente basilar y subpleural y basal, con o sin suaves opacidades suaves en vidrio esmerilado o distorsión arquitectónica. Son imágenes atípicas que sugieren diagnósticos alternativos la fibrosis bronquiolocéntrica del lóbulo superior, atrapamiento aéreo, y extensas opacidades en vidrio esmerilado con preservación subpleural.
Histopatología
En paralelo con las imágenes se definen cuatro categorías de hallazgos histopatológicos en las biopsias. Un patrón UIP se caracteriza por parches de fibrosis densa con panal de abejas que afecta al parénquima subpleural y paraseptal, deposición de colágeno denso y focos de fibroblastos dispersos. Una UIP probable tiene algunas pero no todas las características antes mencionadas; incluyendo la presencia aislada de panal de abejas. Ambos patrones pueden incluir leves infiltrados intersticiales con predominio linfocítico y / o hiperplasia de neumocíticos tipo 2. Las muestras que no cumplen con los criterios para UIP o UIP probable se denominan indeterminadas para UIP. Se debe considerar, también, ciertos rasgos que sugieran diagnósticos alternativos.
Diagnóstico (Tabla 2 y Figura 1)
Paciente clínicamente sospechoso de FPI (Paciente asintomático o con síntomas inexplicados, con patrón de fibrosis pulmonar bilateral en una Rx de tórax o TCAR, crepitantes inspiratorios bibasilares y edad > 60 años) requieren un abordaje protocolizado y escalonado dirigido, inicialmente, a identificar una causa subyacente de enfermedad intersticial (exposiciones ambientales, enfermedad del tejido conectivo o toxicidad por fármacos). Adultos entre 40 y 60 años, especialmente pacientes con riesgo de FPI familiar rara vez presentan el mismo escenario clínico que los pacientes típicos > 60 años.
FPI posible: cualquiera de las siguientes características:
• Bronquiectasias/bronquiolectasias de tracción de moderadas a graves (leve: cuatro o más lóbulos, incluido el lingual como un lóbulo; moderada a severa en dos o más lóbulos) en un hombre > 50 años o mujer > 60 años
• Reticulación extensa (0.30%) en TCAR y > 70 años
• Aumento de neutrófilos y / o ausencia de linfocitosis en el líquido de lavado broncoalveolar
• Discusión multidisciplinaria = diagnóstico de confianza de FPI.
Indeterminado para FPI:
• Sin biopsia adecuada: FPI poco probable
• Con biopsia adecuada: se puede reclasificar a un diagnóstico más específico luego del abordaje multidisciplinario y / o consulta adicional
Tabla 2. Diagnóstico de fibrosis pulmonar idiopática basado en Tomografía computada de alta resolución y patrones de biopsia (Tomada de Raghu G, et al. AJRCCM, 2018;198: e44–e68).
Sospecha FPI
|
Patrón histopatológico
|
||||
UIP
|
UIP probable
|
Indeterminado para UIP
|
Diagnostico alternativo
|
||
TCAR
|
UIP
|
FPI
|
FPI
|
FPI
|
No Dx FPI
|
Probable
|
FPI
|
FPI
|
FPI posible
|
No Dx FPI
|
|
Indeterminado para UIP
|
FPI
|
FPI posible
|
Indeterminado para FPI
|
No Dx FPI
|
|
Diagnóstico alternativo
|
FPI posible / No Dx FPI
|
No Dx FPI
|
No Dx FPI
|
No Dx FPI
|
|
Abreviaturas: Dx = diagnóstico; UIP = neumonía intersticial habitual; FPI fibrosis pulmonar idiopática; UIP: neumonía intersticial habitual.
Diagnóstico FPI = combinación apropiada de patrones TCAR e histopatológicos
En ausencia de un diagnóstico específico se realizará una discusión multidisciplinaria analizando los hallazgos clínicos, TCAR y eventual biopsia pulmonar. Si no se realiza un diagnóstico específico o no hay causa potencial de enfermedad intersticial la evaluación adicional para determinar o excluir el diagnóstico de FPI está influenciada por los patrones de la TCAR del tórax y los hallazgos clínicos de apoyo surgidos en la discusión multidisciplinaria.
La biopsia no está indicada en pacientes con alto riesgo de complicaciones intra, peri o postoperatorias (hipoxemia grave en reposo y / o hipertensión pulmonar grave con DLCO < 25% después de la corrección por hematocrito). Respecto de la biopsia pulmonar ver más abajo (Biopsia quirúrgica)
Figura 1: Algoritmo diagnóstico de FPI (Tomada de Raghu G, et al. AJRCCM., 2018;198: e44–e68)
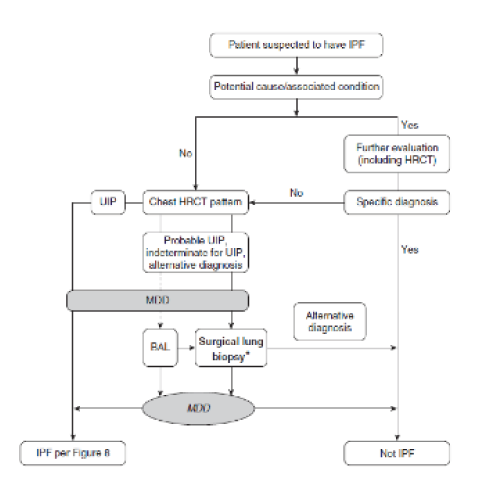
Abreviaturas: BAL = lavado broncoalveolar; UIP = neumonía intersticial habitual
Traducción de la Figura 1:
Patient suspected to have IPF: Sospecha de FPI
Potential cause/associated condition: Causa potencial / condición asociada
Further evaluation (including TCAR) Evaluación adicional (incluyendo TCAR)
Yes: Si
No: No
Chest HRCT pattern: Patrón TCAR torax
Specific diagnosis Diagnostico especifico
Probable UIP, indeterminate for UIP, alternative diagnosis: UIP probable, indeterminado para la UIP, diagnóstico alternativo
MDD: Diagnostico multidisciplinario
Alternative diagnosis diagnóstico alternativo
BAL: Lavado broncoalveolar
Surgical lung biopsy*: biopsia quirúrgica de pulmón*
IPF per Figure 8: FPI según Figura 8
Not IPF: NO FPI
Historia detallada
Pacientes con enfermedad intersticial recién detectada de causa aparentemente desconocida con sospecha clínica de FPI. Recomendación: hacer una historia detallada del uso de medicamentos y exposición ambiental. domestica o laboral y de otros lugares que el paciente visita con frecuencia para excluir causas potenciales. Registrar condicion de maternidad.
Serología
Colagenograma: Pacientes con enfermedad intersticial recién detectada de causa aparentemente desconocida con sospecha clínica de FPI. Recomendación: pruebas serológicas para investigar colagenopatías como causa potencial. Registrar condicion de maternidad.
Biomarcadores de suero: Pacientes con enfermedad intersticial recién detectada de causa aparentemente desconocida con sospecha clínica de FPI. Recomendación: NO dosar metaloproteinasa de la matriz MMP 7, proteína surfactante SPD, ligando 18 de quimiocina (motivo C-C) CCL18, (Krebs von den LungenKL-6) con el propósito de distinguir FPI de otras enfermedades intersticiales (fuerte recomendación, muy baja calidad de la evidencia).
Lavado broncoalveolar
Pacientes con enfermedad intersticial recién detectada de causa aparentemente desconocida con sospecha clínica de FPI y TCAR de UIP probable, indeterminado para UIP, o un diagnóstico alternativo. Sugerencia: análisis celular del líquido de lavado. (Recomendación condicional, muy baja.
calidad de la evidencia).
Pacientes con enfermedad intersticial recién detectada de causa aparentemente desconocida con sospecha clínica de FPI y TCAR de UIP. Sugerencia: NO realizar análisis celulares de BAL (recomendación condicional, muy baja calidad de la evidencia)
Biopsia pulmonar
Quirúrgica: Pacientes con enfermedad intersticial recién detectada de causa aparentemente desconocida con sospecha clínica de FPI y TCAR de UIP probable, indeterminado para UIP, o un diagnóstico alternativo. Sugerencia: biopsia pulmonar quirúrgica (Recomendación condicional, muy baja calidad de la evidencia).
Pacientes con enfermedad intersticial recién detectada de causa aparentemente desconocida con sospecha clínica de FPI y TCAR de UIP. Recomendación: NO realizar Biopsia pulmonar quirúrgica (recomendación fuerte, muy baja calidad de la evidencia).
Transbronquial: Pacientes con enfermedad intersticial recién detectada de causa aparentemente desconocida con sospecha clínica de FPI y TCAR de UIP probable, indeterminado para UIP, o un diagnóstico alternativo. NO hay recomendación a favor o contra la biopsia pulmonar transbronquial.
Pacientes con enfermedad intersticial recién detectada de causa aparentemente desconocida con sospecha clínica de FPI y TCAR de UIP. Recomendación: NO realizar biopsia transbronquial (recomendación fuerte, muy baja calidad de la evidencia)
Criobiopsia transbronquial Pacientes con enfermedad intersticial recién detectada de causa aparentemente desconocida con sospecha clínica de FPI y TCAR de UIP probable, indeterminado para UIP, o un diagnóstico alternativo. NO hay recomendación.
Pacientes con enfermedad intersticial recién detectada de causa aparentemente desconocida con sospecha clínica de FPI y TCAR de UIP. Recomendación: NO realizar criobiopsia pulmonar (fuerte recomendación, muy baja calidad de la evidencia).
Discusión multidisciplinaria
Pacientes con enfermedad intersticial recién detectada de causa aparentemente desconocida con sospecha clínica de FPI. Sugerencia: discusión multidisciplinaria para la toma de decisiones de diagnóstico (Recomendación condicional, muy baja calidad de la evidencia).
Comentarios finales
En el campo de futuro se han analizado pruebas de diagnóstico molecular utilizando tejido obtenido por biopsia transbronquial, la cual resultó prometedora para predecir un patrón histológico UIP con probabilidad pretest
moderadamente alta (> 50%). La criobiopsia transbronquial se ha usado para identificar patrones histopatológicos de enfermedad intersticial en centros experimentados, aunque aún no está estandarizada. Otra área todavía en estudio son las pruebas genéticas y de biomarcadores en sangre. Están en realización estudios adicionales sobre el rol del BAL, métodos cuantitativos y basados en la textura de la TC y modelos de predicción clínica.
Acceso al resumen
ATS CLINICAL PRACTICE GUIDELINE. 2018 Clinical Practice Guideline Summary for Clinicians: Diagnosis of Idiopathic Pulmonary Fibrosis Carey C. Thomson, Abhijit Duggal, Thomas Bice, et al. Ann Am Thorac Soc., 2019; 16(3):285–290.




